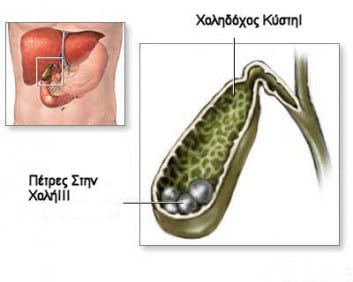
Είναι μια έκφραση που χρησιμοποιούμε συχνά στην καθημερινότητα για να χαρακτηρίσουμε την ύπαρξη λίθων στην χοληδόχο κύστη. Η χολή είναι ένα από τα βασικά και απαραίτητα βιολογικά υγρά για την πέψη και την απορρόφηση των θρεπτικών ουσιών στον πεπτικό σωλήνα (έντερο).
Η χολή παράγεται από το συκώτι (ήπαρ) σε κυτταρικό επίπεδο και μέσω του χοληφόρου δένδρου (δίκτυο από ‘’σωληνάκια’’ ) μεταφέρει την χολή στο λεπτό έντερο. Αξίζει να σημειωθεί οτι το ήπαρ παράγει 1 -1,5 λίτρα χολής την ημέρα. Η χοληδόχος κύστη αποτελεί τμήμα του χοληφόρου συστήματος και ο ρόλος της είναι η αποθήκευση μέρους της συνολικής ποσότητας χολής (χωρητικότητα 50-60 ml) . Η σωστή διατύπωση επομένως είναι «πέτρα στην χοληδόχο κύστη» και ο ιατρικός όρος «χολολιθίαση».
Πως λειτουργεί η χοληδόχος κύστη και γιατί δημιουργούνται οι πέτρες σ ’αυτήν?
Μετά την λήψη φαγητού εκκρίνεται από τα κύτταρα I του βλεννογόνου του δωδεκαδακτύλου μια ορμόνη η χολοκυστοκινίνη (CCK) η οποία προκαλεί τη σύσπαση της χοληδόχου κύστεως, προκειμένου να απελευθερωθεί το περιεχόμενο της χολής στον αυλό του εντέρου και ταυτόχρονα χαλαρώνει τον σφιγκτήρα του Oddi, έναν μικρό μυ, που βρίσκεται στο σημείο ένωσης του χοληδόχου και του παγκρεατικού πόρου στο δωδεκαδάκτυλο, ο οποίος φυσιολογικά παρεμποδίζει την εκροή της χολής στο έντερο αλλά και το περιεχόμενο του εντέρου να «ανέβει» στον χοληδόχο πόρο.
Ο σχηματισμός χολόλιθων συμβαίνει επειδή ορισμένες ουσίες στη χολή είναι παρούσες σε συγκεντρώσεις που προσεγγίζουν τα όρια της διαλυτότητας τους. Όταν η χολή γίνεται υπερκορεσμένη σχηματίζονται κρύσταλλοι , η λεγόμενη «λάσπη», που παγιδεύονται στον βλεννογόνο της χοληδόχου κύστης και με την πάροδο του χρόνου συσσωρεύονται και δημιουργούνται λίθοι (πέτρες). Σημαντικό ρόλο παίζει επίσης και η δυσκινησία της χοληδόχου κύστης, δηλαδή δεν συσπάται επαρκώς μετά τα γεύματα και έτσι δεν αδειάζει αφήνοντας υπόλειμμα υψηλής συγκέντρωσης.Οι 2 κύριες ουσίες που εμπλέκονται στο σχηματισμό χολόλιθων είναι η χοληστερόλη και τα χολικά άλατα.
Ποια είναι τα συχνότερα αίτια της χολολιθίασης?
Το μεταβολικό σύνδρομο (παχυσαρκία, αντίσταση στην ινσουλίνη, σακχαρώδης διαβήτης τύπου II, υπέρταση και υπερλιπιδαιμία) σχετίζεται με αυξημένη ηπατική έκκριση της χοληστερόλης και είναι ένας σημαντικός παράγοντας κινδύνου για την ανάπτυξη των χοληστερινικών χολόλιθων.
Η εγκυμοσύνη (τα υψηλά επίπεδα προγεστερόνης της εγκυμοσύνης μειώνουν την συσταλτικότητα της χοληδόχου κύστης, οδηγώντας σε παρατεταμένη συγκράτηση της χολής στη χοληδόχο κύστη).
Η γρήγορη απώλεια βάρους που σχετίζεται με σοβαρό θερμιδικό περιορισμό (π.χ.η επέμβαση γαστρικής παράκαμψης).
Ορισμένα φάρμακα ενοχοποιούνται για την δημιουργία χολόλιθων : τα οιστρογόνα(αντισυλληπτικά και για καρκίνο προστάτη) , η κλοφιμπράτη (για την υπερλιπιδαιμία) και τα ανάλογα της σωματοστατίνης.
Η κληρονομικότητα : ένα 25% της προδιάθεσης για χολολιθίαση φαίνεται να είναι κληρονομικό
Ορισμένα νοσήματα με αιμολυτικές διαταραχές : δρεπανοκυτταρική αναιμία, κληρονομική σφαιροκυττάρωση,και η β-θαλασσαιμία (μεσογειακή αναιμία).
Άλλες ασθένειες ή καταστάσεις που προδιαθέτουν σε σχηματισμό χολολίθων είναι τα σοβαρά εγκαύματα, η ολική παρεντερική διατροφή, η παράλυση και η μακρά νοσηλεία στην ΜΕΘ. Αυτό οφείλεται, εν γένει, σε μειωμένη εντερική διέγερση της χοληδόχου κύστης με αποτέλεσμα την στάση και το σχηματισμό χολόλιθων.
Πόσο συχνή νόσος είναι?
Πρόκειται για μια πολύ συχνή πάθηση με ποσοστά 20% για τις γυναίκες και 15% για τους άνδρες.
Ποια είναι τα συμπτώματα και η κλινική της εικόνα?
Η κλινική εικόνα και συμπτώματα παρουσιάζουν μεγάλο εύρος από την ασυμπτωματική χολολιθίαση έως τις πολύ βαρείες καταστάσεις της οξείας παγκρεατίτιδας και της χολαγγειίτιδας.
Σε πρώιμα στάδια μπορεί να παρουσιάζονται άτυπα δυσπεπτικά ενοχλήματα (φούσκωμα, δυσπεψία στα ωμά λαχανικά ή και στα λιπαρά).
Η τυπική εικόνα του ηπατικού κολικού περιγράφεται ως πόνος στο στομάχι ή και στην δεξιά πάνω πλευρά της κοιλίας (δεξί υποχόνδριο), συνήθως εμφανίζεται μισή με 1 ώρα μετά από λιπαρό γεύμα και διαρκεί 2-4 ώρες. Μπορεί να συνοδεύεται από έμετο ή τάση για έμετο. Ο πόνος αυτός οφείλεται στην απόφραξη του κυστικού πόρου (σωληνάκι που συνδέει την χοληδόχο κύστη με τον χοληδόχο πόρο) από πέτρα και η ύφεση του πόνου από την επαναφορά του και ελευθέρωση του κυστικού πόρου. Στα παραπάνω όταν δημιουργηθεί φλεγμονή της χοληδόχου κύστης τότε μιλάμε για οξεία χολοκυστίτιδα με πιθανά επιπρόσθετα συμπτώματα πυρετό, μόνιμο πόνο και εμέτους.
Όταν η απόφραξη του κυστικού πόρου δεν σταματήσει (δεν μετακινηθεί η πέτρα) δημιουργείται έντονη εικόνα οξείας χολοκυστίτιδας αρχικά που καταλήγει σε ύδρωπα ή και εμπύημα (αποικισμός της χολής με μικρόβια και δημιουργία πύου) χοληδόχου κύστης.
Σε περιπτώσεις που οι πέτρες είναι μικρού μεγέθους , μικρολιθίαση, μπορεί να περάσουν μέσα από τον κυστικό πόρο στον χοληδόχο πόρο (χοληδοχολιθίαση) και να τον φράξουν με αποτέλεσμα τον αποφρακτικό ίκτερο (κιτρίνισμα του δέρματος και των ματιών, έντονος πόνος, έμετος κ ναυτία). Σ’ αυτήν την κατάσταση εάν επιμολυνθεί η χολή η κατάσταση εξελίσσεται σε ανιούσα χολαγγειίτιδα με βαρεία κλινική εικόνα και πυρετό. Εάν οι πέτρες περάσουν και τον σφιγκτήρα του Oddi μπορεί να τραυματίσουν το πάγκρεας και να εξελιχθεί σε οξεία παγκρεατίτιδα.
Πως γίνεται η διάγνωση?
Για την διάγνωση της χολολιθίασης αρκεί το υπερηχογράφημα ήπατος-χοληφόρων (απλή, ανώδυνη και οικονομική εξέταση) . Στις περιπτώσεις οξείας χολοκυστίτιδας χρειάζεται εισαγωγή του ασθενούς σε χειρουργική κλινική διαγνωστικός έλεγχος και άμεση αντιμετώπιση.
Ποια είναι η θεραπεία ?
Δεν υπάρχει φαρμακευτική θεραπεία (ή και διάφορα «μαντζούνια») που να εξαφανίζει τις «πέτρες από την χολή». Ο μοναδικός θεραπευτικός χειρισμός είναι η αφαίρεση ολόκληρης της χοληδόχου κύστης δηλαδή η χολοκυστεκτομή η οποία σύμφωνα με τις επιταγές της σύγχρονης χειρουργικής γίνεται σχεδόν πάντα λαπαροσκοπικά. Η λαπαροσκοπική χολοκυστεκτομή είναι πλέον η απόλυτα ενδεδειγμένη χειρουργική μέθοδος για την θεραπεία της χολολιθίασης και της οξείας χολοκυστίτιδας σύμφωνα με την διεθνή βιβλιογραφία και τις οδηγίες. Η «ανοικτή» χολοκυστεκτομή ως αρχική προσέγγιση έχει θέση πια μόνο σε ασθενείς με (ελάχιστες πια) αντενδείξεις για την δημιουργία πνευμοπεριτόναιου.
Η έπεμβαση γίνεται με γενική αναισθησία. Μέσω μίας οπής στον ομφαλό διοχετεύεται αέριο (CO2) για να δημιουργηθεί χώρος εργασίας μέσα στην κοιλία(πνευμοπεριτόναιο).Εισάγεται το λαπαροσκόπιο με μετάδοση εικόνας στο μόνιτορ (με μεγάλη μεγένθυση) και ακολούθως μέσω 3 μικρών οπών (5mm), ειδικών εργαλείων και λεπτών χειρισμών εκτελείται η χολοκυστεκτομή, η χοληδόχος κύστη μπαίνει σε σάκκο περισυλλογής και αφαιρείται απο την κοιλία μέσω της ομφαλικής οπής.
Κατα την λαπαροσκοπική χολοκυστεκτομή είναι δυνατή η εκτέλεση διεγχειρητικής χολαγγειογραφίας δλδ η έγχυση σκιαγραφικού υγρού απευθείας στον χοληδόχο πόρο και η ακτινολογίκη απεικόνιση του ώστε να αποκλειστεί τυχόν λίθος ή άλλη βλάβη του.
Υπάρχει επίσης η πολύ σημαντική δυνατότητα άμεσης όρασης και παρέμβασης εντός του χοληδόχου πόρου μέσω ενός ειδικού εύκαμπτου και πολυ λεπτού ενδοσκοπίου (διάμετρου 3,5 χιλιοστών) του χοληδοχοσκοπίου μέσω του οποίου μπορούν να αφαιρεθούν πέτρες που μπορεί να είναι στον χοληδόχο πόρο ή να ληφθούν βιοψίες και να τοποθετηθούν και stents.
Πρέπει να χειρουργηθώ? Είναι επικίνδυνο να ζω χωρίς «χολή» ?
Η χολολιθίαση ,ειδικά επί εμφάνισης συμπτωματολογίας, πρέπει να αντιμετωπίζεται χειρουργικά λόγω των επιπλοκών και την εξέλιξη της κλινική της πορείας που μπορεί να φθάσει ως και σε επικίνδυνες για την ζωή καταστάσεις.
Η απουσία της χοληδόχου κύστης δεν επηρεάζει την ζωή ούτε την ποιότητα της, δεν είναι όργανο απαραίτητο για την επιβίωση. Αφαιρώντας ένα δυσλειτουργικό όργανο έχουμε βελτίωση στην ποιότητα ζωής (π.χ. λήψη τροφών) και ασφάλεια από πιθανή εμφάνιση επιπλοκών. Η χολή συνεχίζει να παράγεται στο συκώτι και να διοχετεύεται στο έντερο για την πέψη καλύτερα από πριν αφού δεν υπάρχει πια ο κίνδυνος ίκτερου, φλεγμονής ή παγκρεατίτιδας.